مقاله حاضر به قلم دکتر بهناز عطار شاکری ، تصویری جامع از فرآیند اهدای جنین در ایران ارائه میدهد؛ از شرایط سختگیرانه انتخاب اهداکنندگان و غربالگریهای پزشکی و روانی، تا مراحل دقیق قانونی که با حکم دادگاه و نظارت وزارت بهداشت انجام میشود. در این نوشتار، جنبههای علمی و اخلاقی اهدای جنین بهروشنی تبیین شده و جزئیات مراحل پزشکی، از آمادهسازی رحم تا انتقال و مراقبتهای پس از آن، بهصورت کاربردی بیان شده است. همچنین، آمارهای رسمی نشان میدهد که میزان موفقیت این روش در مراکز معتبر کشور تا حدود ۵۰ درصد میرسد.

ویژه : بهترین دکتر ای وی اف در تهران
شرایط اهدای جنین برای اهداکنندگان چیست؟
انتخاب زوج اهداکننده در فرآیند اهدای جنین، یک گام بسیار حساس و حیاتی است که موفقیت پروسه و سلامت نوزاد آینده را تضمین میکند. این انتخاب صرفاً بر اساس تمایل افراد انجام نمیشود، بلکه مجموعهای از استانداردها و غربالگریهای پزشکی، ژنتیکی و رفتاری را شامل میشود تا اطمینان حاصل شود که اهداکنندگان دارای بهترین شرایط جسمی و روانی برای اهدای ژنتیک خود هستند. معمولاً کلینیکهای باروری بر زوجینی تمرکز میکنند که خودشان سابقه باروری اثبات شده دارند، در سنین جوانی هستند و مهمتر از همه، سوابق پزشکی آنها از هرگونه بیماریهای ارثی، عفونی یا مزمن عاری باشد. این سختگیریها در نهایت به سود زوج گیرنده است و شانس یک بارداری موفق و تولد یک کودک سالم را به حداکثر میرساند.
سلامت جسمی اهداکنندگان چطور است؟
بررسی سلامت جسمی اهداکنندگان جنین، یکی از مهمترین پروتکلهای پزشکی است که با دقت فراوان دنبال میشود تا از انتقال هرگونه بیماری ناخواسته جلوگیری شود. نخست، انجام آزمایشهای کامل عفونی از قبیل غربالگری HIV، هپاتیت B و C، و سیفلیس امری اجتنابناپذیر است و باید نتایج منفی آنها تأیید شود. علاوه بر این، ارزیابی ژنتیکی برای شناسایی ناقل بودن ژنهای بیماریزای ارثی که میتوانند سلامت جنین را در معرض خطر قرار دهند، صورت میگیرد. همچنین، سوابق پزشکی اهداکنندگان از نظر بیماریهای مزمن مانند دیابت کنترل نشده یا پرفشاری خون شدید نیز به دقت بررسی میشود تا از کیفیت بالای گامتهای اولیه برای تشکیل جنین اطمینان حاصل شود. در نهایت، معاینات بالینی کامل، وضعیت سلامت عمومی اهداکنندگان را پیش از شروع فرآیند اهدا تأیید میکند.
ویژه : متخصص لاپاراسکوپی رحم و تخمدان تهران
سن مناسب اهداکننده چقدر است؟
سن اهداکنندگان، به ویژه سن زن، عامل تعیینکنندهای در موفقیت اهدای جنین و کیفیت جنینهای تشکیل شده است. تقریباً تمام مراکز درمانی معتبر، تمرکز بر زوجهای اهداکنندهای دارند که سن زن معمولاً زیر ۳۰ تا ۳۵ سال باشد؛ چرا که کیفیت تخمکها با افزایش سن به سرعت کاهش مییابد و احتمال ناهنجاریهای کروموزومی در جنینها افزایش پیدا میکند. اگرچه محدودیت سنی مردان اهداکننده کمی انعطافپذیرتر است، اما استفاده از اسپرم اهداکنندگان جوانتر همواره در اولویت است. این محدودیت سنی نه تنها شانس لانهگزینی موفق جنین را برای زوج گیرنده افزایش میدهد، بلکه اطمینان میدهد که جنینهای اهدایی از لحاظ ژنتیکی پایداری و قدرت بقای بالایی دارند. انتخاب اهداکنندگان جوان، یکی از اصلیترین دلایل درصد بالای موفقیت در اهدای جنین است.
ارزیابیهای رفتاری روانی لازم چیست؟
علاوه بر سلامت جسمی و ژنتیکی، ارزیابیهای رفتاری و روانی اهداکنندگان نقش حیاتی در تکمیل فرآیند دارد تا از وجود هرگونه ریسک رفتاری در ژنها یا محیط زندگی اهداکننده جلوگیری شود. انجام مصاحبههای دقیق روانشناختی برای بررسی سابقه اختلالات روانی حاد مانند روانپریشی، افسردگی شدید و اختلالات دوقطبی ضروری است تا سلامت روانی ژنتیکی نوزاد تضمین شود. همچنین، سابقه مصرف مواد مخدر یا الکل در اهداکنندگان به شدت مورد بررسی قرار میگیرد، زیرا این عوامل میتوانند بر کیفیت گامتها و سلامت روانی تأثیر بگذارند. اهداکنندگان باید تعادل روانی کامل داشته باشند و بدون هیچ فشار یا اجباری، رضایت کامل و آگاهانه خود را برای سلب مسئولیت کامل از جنین اهدایی اعلام کنند. این ارزیابیهای جامع، سلامت همه جانبهی کودک آینده را در بر میگیرد.

ویژه : متخصص هیستروسکوپی تهران
🧾 چگونه مراحل قانونی دریافت جنین اهدایی را انجام دهیم؟
اگر قصد دارید از روش اهدای جنین برای درمان ناباروری استفاده کنید، باید طبق قانون مصوب سال ۱۳۸۲، مراحل مخصوصی را طی کنید. مراحل زیر، مسیر گامبهگام و رسمی این فرآیند در ایران است:
- مرحله ۱: آمادهسازی و تصمیم مشترک زوجین
پیش از هر اقدام رسمی، هر دو زوج باید با آگاهی کامل از جنبههای پزشکی، اخلاقی و حقوقی اهدای جنین تصمیمگیری کنند. این تصمیم باید مشترک و کتبی باشد؛ قانون تأکید دارد که هیچکدام از زوجین بهتنهایی نمیتواند درخواست دهد. در این مرحله، دریافت مشاوره از پزشک ناباروری و مشاور روانشناس خانواده توصیه میشود تا احتمال بروز اختلافات بعدی به حداقل برسد.
- مرحله ۲: تنظیم تقاضای رسمی در دادگاه خانواده
اولین اقدام حقوقی، ارائه درخواست رسمی به دادگاه خانواده (یا عمومی) محل اقامت است. در این درخواست، باید نام هر دو زوج ذکر شده باشد و ضمیمهی آن، نامه پزشک متخصص مبنی بر ناباروری یکی یا هر دو نفر باشد. دادگاه پس از دریافت این تقاضا، روند ارزیابی صلاحیت زوجین را آغاز میکند.
- مرحله ۳: ارسال به مراکز قانونی برای ارزیابی صلاحیت
دادگاه زوجین را به مراکز پزشکی و روانشناسی مورد تأیید وزارت بهداشت معرفی میکند. در این مرحله، سلامت جسمی، روانی، اخلاقی و اجتماعی بررسی میشود. نتیجه این بررسیها مستقیماً به دادگاه ارجاع داده میشود و در تصمیم قاضی نقش کلیدی دارد.در صورت تأیید اولیه، پرونده وارد فاز نهایی صدور مجوز میشود.
- مرحله ۴: ارائه مدارک لازم به دادگاه
در این مرحله باید مدارک زیر را ارائه کنید:
شناسنامه و کارت ملی هر دو زوج.
عقدنامه رسمی ازدواج.
گواهی ناباروری از مرکز درمانی معتبر.
تأییدیه مرکز ناباروری درباره سلامت عمومی و روحی زوجین.
گواهی حسن شهرت اجتماعی از کلانتری محل یا استعلام دادگاه.
مدرک عدم سوءسابقه کیفری از مراجع قضایی.
دادگاه ممکن است از نظر پزشک معتمد یا مشاور حقوقی نیز برای تکمیل اطلاعات استفاده کند. - مرحله ۵: صدور مجوز رسمی برای دریافت جنین
پس از بررسی مدارک و گزارشهای تکمیلی، دادگاه حکم مجوز دریافت جنین اهدایی را صادر میکند. این مجوز محدود به مدت زمان خاصی است (معمولاً چند ماه) و باید در همان بازه، در یکی از مراکز مجاز درمان ناباروری مانند رویان یا ابنسینا استفاده شود.
بدون این حکم رسمی، هیچ کلینیکی اجازه انتقال جنین را ندارد. - مرحله ۶: انتقال قانونی جنین در کلینیک مجاز
با در دست داشتن مجوز دادگاه، زوجین به مرکز درمانی معرفیشده مراجعه میکنند. کلینیک موظف است فرایند انتقال جنین را طبق ضوابط وزارت بهداشت انجام دهد و گزارش پایان کار را به دادگاه ارجاع دهد. زن گیرنده از این مرحله بهعنوان مادر باردار شناخته میشود.
- مرحله ۷: تعیین وضعیت حقوقی کودک
کودک متولدشده از این روش، مطابق قانون، فرزند رسمی و شرعی زوج گیرنده محسوب میشود. تمام حقوق مانند ارث، حضانت و نام خانوادگی به آنان تعلق دارد. زوج اهداکننده هیچ حق یا مسؤولیتی نسبت به کودک ندارند، و هویت اهداکنندگان کاملاً محرمانه باقی میماند. این محرمانگی، امنیت روانی خانواده و سلامت اجتماعی کودک را تضمین میکند.
- ✅ خلاصه کاربردی:
با تصمیم مشترک، تهیه مدارک، ارائه درخواست به دادگاه و اخذ مجوز رسمی، میتوانید جنین اهدایی را بهصورت کاملاً قانونی دریافت کنید. رعایت دقیق این مراحل، نهتنها از نظر حقوقی الزامی است، بلکه از بروز هرگونه اختلاف یا ابهام در آینده جلوگیری میکند.

ویژه : زایمان ، سزارین
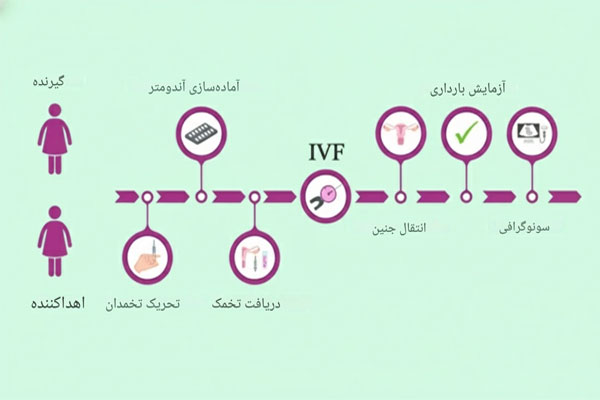
مراحل پزشکی انتقال جنین اهدایی کدامند؟
پس از طی مراحل قانونی و دریافت مجوز رسمی، بخش پزشکی اهدای جنین آغاز میشود که مستلزم دقت، برنامهریزی دقیق هورمونی و هماهنگی کامل بدن گیرنده با وضعیت رشد جنین است. این فرآیند چندمرحلهای معمولاً در مراکز درمان ناباروری مجهز انجام میشود و هدف آن، فراهمسازی بهترین شرایط ممکن برای لانهگزینی موفق جنین در رحم است. پزشکان در ابتدا با معاینه رحم و بررسی وضعیت غشاء داخلی، اطمینان حاصل میکنند که رحم در مرحله فیزیولوژیک مناسب قرار دارد. سپس با روشهایی مانند تجویز داروهای هورمونی، زمان تخمکگذاری و ضخامت آندومتر را کنترل میکنند تا پذیرش جنین بهصورت دقیق زمانبندی شود. پس از آمادهسازی، جنین یا از حالت فریز خارج میشود یا بلافاصله از چرخه تازه اهدا شده، به رحم منتقل میگردد. این روند وابسته به تخصص بالای پزشک و انطباق دقیق فازهای هورمونی با وضعیت جنین است تا احتمال بارداری به حداکثر برسد.
آمادهسازی و ذوب جنین چگونه است؟
در مرحله آمادهسازی، تیم جنینشناسی مسئول بازبینی جنینهای اهدایی و آمادهسازی آنها برای انتقال است. اگر جنینها از نوع فریز باشند، نخست وارد مرحله «ذوب کنترلشده» میشوند که در آن جنینها بهآرامی از حالت انجماد خارج و در محیط آزمایشگاهی تحت دمای دقیق و مواد حفاظتی ویژهای بازسازی میشوند. هدف از این فرایند، حفظ حیات سلولی و جلوگیری از آسیب به غشاء سلولی جنین است. در این میان، متخصصان با میکروسکوپهای پیشرفته کیفیت سلولها را بررسی کرده و تنها جنینهایی با ساختار سالم و تقسیم سلولی طبیعی را برای انتقال انتخاب میکنند. این مرحله علاوه بر حساسیت فنی، اهمیت بالینی زیادی دارد زیرا هرگونه خطای دمایی یا شیمیایی میتواند باعث توقف رشد جنین شود. نهایتاً، جنین آمادهشده باید ظرف چند ساعت منتقل گردد تا احتمال موفقیت حفظ شود.
زمان و نحوه انتقال جنین چطور است؟
فرآیند انتقال جنین معمولاً در زمان مشخصی از چرخه هورمونی زن گیرنده انجام میشود؛ زمانی که ضخامت آندومتر به حد مطلوب یعنی بین ۸ تا ۱۰ میلیمتر رسیده باشد. در این مرحله، پزشک از ابزار باریکی به نام کاتتر برای هدایت ملایم جنین به داخل رحم استفاده میکند. این عمل بدون بیهوشی و درد قابل توجه انجام میشود و معمولاً کمتر از ۱۰ دقیقه به طول میانجامد. پزشک پیش از آن با سونوگرافی، موقعیت دقیق رحم را برای هدایت بهتر کاتتر بررسی میکند. انتقال باید در زمان دقیق لانهگزینی انجام شود تا بیشترین شانس چسبیدن جنین فراهم گردد. پس از انتقال، بیمار برای مدتی کوتاه در کلینیک استراحت میکند و سپس داروهای نگهدارنده بارداری مانند پروژسترون یا استرادیول تجویز میشود. نتیجه نهایی معمولاً پس از گذشت حدود ۱۴ روز با آزمایش خون تعیین میگردد.
مقایسه انتقال جنین تازه و فریز چیست؟
انتخاب میان انتقال جنین تازه یا فریز، بسته به شرایط جسمی و هورمونی زن گیرنده انجام میشود. در حالت انتقال تازه، جنین بلافاصله پس از لقاح آزمایشگاهی و پیش از انجماد، به رحم منتقل میشود؛ این روش طبیعیتر بوده و نیاز به زمان انتظار ندارد. اما در برخی موارد، اگر رحم زن گیرنده هنوز به شرایط هورمونی مناسب نرسیده باشد یا خطر افزایش استروژن وجود داشته باشد، گزینه انتقال جنین فریز ارجحیت دارد. در این حالت، جنینها پیشتر فریز شده و پس از تنظیم دقیق بدن گیرنده، در زمان مطلوب ذوب و منتقل میشوند. مطالعات نشان دادهاند که در بسیاری از کلینیکها، میزان موفقیت انتقال جنین فریز حتی بالاتر از انتقال تازه است، زیرا رحم از التهاب هورمونی چرخه تحریک تخمدان دور بوده و پذیرش بهتری برای لانهگزینی دارد. بنابراین انتخاب میان این دو روش، کاملاً علمی و شخصیسازیشده است.
ویژه : درمان ناباروری
درصد موفقیت جنین اهدایی چقدر است؟
احتمال موفقیت در روش اهدای جنین یکی از مهمترین پرسشهایی است که ذهن زوجهای نابارور را به خود مشغول میکند. برخلاف باور عموم، این روش معمولاً درصد موفقیت بالاتری نسبت به سایر روشهای درمان ناباروری دارد، زیرا جنینها از ترکیب گامتهای سالم و بارور زوج اهداکننده تشکیل میشوند. بهطور میانگین، احتمال بارداری موفق در هر انتقال جنین اهدایی بین ۴۰ تا ۵۰ درصد گزارش شده است؛ رقمی چشمگیر در مقایسه با میزان موفقیت IVF با تخمک و اسپرم زوج گیرنده. البته این عدد بسته به وضعیت رحم، سن زن گیرنده، نوع انتقال (تازه یا فریز)، و شرایط مراقبتی پس از انتقال متفاوت است. در صورت آمادهسازی دقیق آندومتر و هماهنگی مناسب زمان انتقال با چرخه هورمونی، شانس بارداری حتی تا ۶۰ درصد نیز افزایش مییابد، بهویژه در مراکز تخصصی باروری با تجربه بالا.
آمار کلی موفقیت جهانی چقدر است؟
در آمارهای بینالمللی، نرخ موفقیت انتقال جنین اهدایی در کشورهای توسعهیافته مانند آمریکا، کانادا و اسپانیا بین ۴۵ تا ۵۵ درصد برای هر چرخه درمان گزارش شده است. این میزان عملاً مشابه یا حتی اندکی بالاتر از میانگین موفقیت IVF در این کشورهاست. در ایران نیز بنا بر آمار کلینیکهای معتبر ناباروری مانند ابنسینا و رویان، شانس لانهگزینی موفق جنین اهدایی معمولاً بین ۴۰ تا ۴۸ درصد است. تفاوت این آمارها ناشی از فاکتورهایی مانند کیفیت جنین، تجهیزات آزمایشگاهی، مهارت جنینشناس و شرایط سلامت رحم گیرنده است. علاوه بر این، افزایش سن گیرنده معمولاً درصد موفقیت را کاهش میدهد و بهترین بازه سنی برای دریافت جنین، بین ۲۰ تا ۳۸ سال محسوب میشود. در مجموع، اگر تمامی استانداردهای پزشکی و تغذیهای رعایت شود، احتمال دستیابی به بارداری در روش اهدای جنین قابلتوجه و قابلرقابت با کشورهای پیشرفته است.
عوامل تأثیرگذار بر افزایش موفقیت چیست؟
موفقیت اهدای جنین مجموعهای از عوامل فیزیولوژیک، محیطی و تخصصی را در بر میگیرد که هر یک نقش کلیدی در رسیدن به بارداری ایفا میکنند. نخست، آمادهسازی رحم مهمترین عامل است؛ ضخامت مناسب آندومتر، جریان خون کافی و تعادل هورمونی باید بهطور کامل کنترل شود. دوم، کیفیت جنینهای اهدایی بسته به سن و سلامت ژنتیکی اهداکنندگان از اهمیت بالایی برخوردار است. همچنین رعایت سبک زندگی سالم در زن گیرنده، شامل پرهیز از استرس، مصرف ویتامینهای گروه B و پرهیز از دخانیات، میتواند نرخ موفقیت را تاحدی بالا ببرد. از نظر پزشکی، انجام دقیق انتقال با هدایت «سونوگرافی همزمان» و استفاده از داروهای نگهدارنده مانند پروژسترون به صورت منظم، باعث بهبود درصد لانهگزینی میشود. نهایتاً تجربه مرکز درمان ناباروری و مهارت جنینشناس، نقشی تعیینکننده در تبدیل امید به واقعیت دارد.
تفاوت این روش با IVF عادی چیست؟
تفاوت اصلی میان اهدای جنین و IVF عادی در منبع ژنتیکی سلولها نهفته است. در IVF معمولی، تخمک و اسپرم از خود زوجین گرفته میشود و سپس در آزمایشگاه لقاح داده میشود تا جنین حاصل به رحم همان زن انتقال یابد. اما در روش اهدای جنین، کل جنین از زوج دیگری که قبلاً درمان موفق IVF داشتهاند گرفته و به رحم زن گیرنده منتقل میشود. بنابراین، زن گیرنده هیچ مشارکت ژنتیکی مستقیمی با کودک ندارد ولی نقش حیاتی در بارداری و رشد جنین ایفا میکند. از نظر فنی، مرحله انتقال در هر دو روش مشابه است، اما تفاوت در پیشزمینه ژنتیکی جنین، باعث میشود احتمال موفقیت در روش اهدای جنین بیشتر باشد؛ چراکه معمولاً جنینها از زوجهای جوانتر و بسیار سالمتر تهیه میشوند. در نتیجه، این روش بهویژه برای زنانی که بهطور کامل توان تولید تخمک ندارند، یک جایگزین کارآمد و مطمئن به شمار میرود.

مقاله مرتبط با روش اهدای جنین :
متن انگلیسی :
The study explores success rates and clinical outcomes of embryo donation cycles across multiple fertility centers. It concludes that embryo donation provides high pregnancy success comparable to standard IVF when recipients are carefully selected. Psychological counseling and legal frameworks were found essential to ensure ethical practice. Overall, embryo donation is an effective and safe option for infertile couples.
ترجمه فارسی:
این مطالعه به بررسی نرخ موفقیت و نتایج بالینی چرخههای اهدای جنین در چندین مرکز باروری میپردازد. نتایج نشان میدهد که اهدای جنین در صورت انتخاب دقیق گیرندگان، موفقیتی مشابه IVF دارد. مشاوره روانشناختی و چارچوبهای قانونی برای رعایت اصول اخلاقی ضروری هستند. در مجموع، اهدای جنین روشی مؤثر و ایمن برای زوجهای نابارور محسوب میشود.
منبع : academic.oup
سوالات رایج
اهدای جنین یعنی انتقال یک جنین تشکیلشده از تخمک و اسپرم زوج دیگر به رحم زنی که امکان باروری ندارد. این روش برای زوجهای ناباروری است که مشکل ژنتیکی یا تخمک/اسپرم غیرقابلاستفاده دارند. در ایران تنها با حکم دادگاه و در مراکز مجاز انجام میشود و جنین کاملاً آماده برای بارداری است.
زوجینی واجد شرایط اهدا هستند که خودشان فرزند سالم حاصل از IVF دارند، سن زن معمولاً زیر ۳۵ سال است، و سلامت ژنتیکی، روانی و جسمی آنها توسط پزشک تأیید شده. آزمایشهای عفونی و ژنتیکی الزامی است تا از سلامت کامل گامتها و انتقال ایمن به زوج گیرنده اطمینان حاصل شود.
فرآیند قانونی از تنظیم درخواست مشترک زوجین در دادگاه آغاز میشود. سپس زوجین به مراکز تأییدشده معرفی میشوند تا از نظر سلامت، سوابق اجتماعی و اخلاقی بررسی شوند. پس از ارائه مدارک و تأیید کامل، مجوز رسمی انتقال جنین صادر میشود و فقط کلینیکهای دارای مجوز میتوانند این انتقال را انجام دهند.
هزینه دقیق به مرکز باروری، نوع جنین (فریز یا تازه) و داروهای هورمونی بستگی دارد، اما معمولاً از ۲۰ تا ۳۰ میلیون تومان متغیر است. چون جنین از قبل آماده است، هزینه نسبت به IVF معمولی کمتر است. بخشی از مبلغ مربوط به آزمایشهای روی زوج گیرنده و آمادهسازی رحم میباشد.
در این روش ابتدا رحم زن گیرنده با داروهای هورمونی آماده میشود. سپس جنین اهدایی که یا «تازه» است یا از حالت فریز شده (ذوبشده)، با ابزار مخصوص به داخل رحم منتقل میشود. انتقال بدون بیهوشی انجام میشود و حدود ده دقیقه طول میکشد. پس از دو هفته با آزمایش خون، بارداری تأیید میشود.
بر اساس نتایج کلینیکهای معتبر، شانس بارداری موفق در هر چرخه اهدای جنین حدود ۴۰ تا ۵۰ درصد است. با آمادهسازی دقیق رحم و انتخاب جنینهای سالم از اهداکنندگان جوان، میزان موفقیت حتی تا ۶۰ درصد میرسد. تجربهی پزشک و کنترل دقیق هورمونها از عوامل تعیینکننده موفقیتاند.
در IVF تخمک و اسپرم از خود زوج گرفته میشود؛ اما در اهدای جنین، جنین کامل از زوج دیگری گرفته و به رحم زن گیرنده منتقل میشود. در نتیجه، زن گیرنده سهم ژنتیکی ندارد ولی مادر باردار کودک است. این روش برای زنانی با تخمدان نارس یا مشکلات ژنتیکی کاربرد دارد و بسیار امنتر است.
بله، طبق قانون مصوب مجلس در سال ۱۳۸۲، فرزند حاصل از جنین اهدایی از نظر شرعی و قانونی، فرزند رسمی زوج گیرنده محسوب میشود. کودک از لحاظ ارث، نام خانوادگی و حضانت، کاملاً متعلق به زوج گیرنده است و اهداکنندگان هیچ حق یا تعهدی نسبت به او ندارند.
منابع :
(tandfonline)
(academic.oup)


خانم دکتر عزیزدل سلام. خواستم واقعا ازتون تشکر کنم بابت تمام زحماتی که برامون کشیدین. امیدوارم پیغاممو بخونین.
چقدر طول میکشه تا جنین اهدایی درفت کنیم؟